
اسکار و راه های درمان آن (قسمت اول)
آثار بر جای مانده از آسیبهای پوستی یا زخمها را اِسکار مینامند. در این سری مقالات درباره اسکار عوامل به وجود آوردنده و درمان آن، بیشتر بخوانید.
نویسنده: دکتر احسان عمادی
تحریریه داروکده
آخرین به روزرسانی:
15 فروردین 1397
آیا این مطلب برای شما مفید بود؟
15 فروردین 1397
21K
اسکار و راه های درمان آن (قسمت اول)
به طور کلی هر گونه آثار بر جای مانده از آسیبهای پوستی یا زخمها را اِسکار مینامند. چون «سوختگی» از دیرباز نقش عمدهای در ایجاد اثرات ماندگار بر پوست داشته است، واژهی اِسکار را «داغ» نیز ترجمه میکنند. اگر کسی را داغ میگذاشتند اثر آن همواره به عنوان یک نشان باقی میماند.
علت بهوجود آمدن اِسکار میتواند عواملی مانند موارد زیر باشد:
بخیه جراحی: بخیه بعد از جراحیهای مختلف (آپاندیسیت، تیرویید، سزارین، کلیه، قلب، لاپاروسکوپی، لیپوساکشن، ستون فقرات و...) و یا جراحیهای زیبایی ماموپلاستی، گرافت یا پیوند پوست
زخم:مانند اِسکار تشکیل شده بر روی محل انواع زخمها (بریدگی، ساییدگی، سوراخ شدگی، تزریق واکسن و...) که با روشهای مختلف و یا خود به خود ترمیم شدهاند.
سوختگیها: اِسکار ناشی از سوختگی با آب جوش، بخار آب، سوختگیهای شیمیایی.
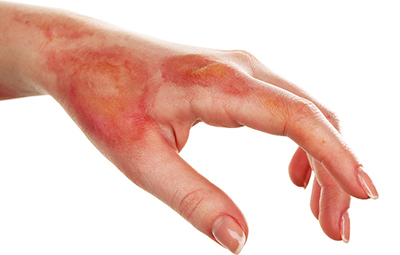
آکنه: اِسکار برجسته و یا اِسکارهای گود رفتهی خفیف که پس از بهبودی جوشهای پوست بر جای میماند.
بیماریهای داخلی و عفونی با عوارض پوست: سالک، آبله مرغان
اِسکار یکی از مشکلات شایع در دنیاست که هزینههای زیادی را به بیماران تحمیل میکند، هر چند که در بسیاری از موارد صرف این هزینههای سنگین نیز برای مقابله با اسکار کار آمد نیست. برای اینکه تصور دقیقتری از شیوع اسکار داشته باشید خوب است بدانید که هر سال در کشورهای پیشرفته 100 میلیون نفر دچار اسکار میشوند که 11 میلیون از این 100میلیون از اسکارها بر اثر سوختگی ایجاد میشوند که 70% آنها در کودکان است. با توجه به این که تعداد افرادی که در تمام کشورها دچار این مشکل میشوند بسیار زیاد است، یافتن راه حلی مناسب برای پیشگیری و کاهش اسکار میتواند ضمن کمک به بهداشت جامعه، از صرف هزینههای زیاد جلوگیری کند.
اِسکارها از نظر شکل ظاهری به گروه های مختلفی تقسیم میشوند:
اسکارهای برجسته: رشد بیش از اندازهی بافت ترمیمی در پوست آسیب دیده، منجر به برجسته شدن محل ضایعه و نهایتاً تشکیل اسکار برجسته می شود.
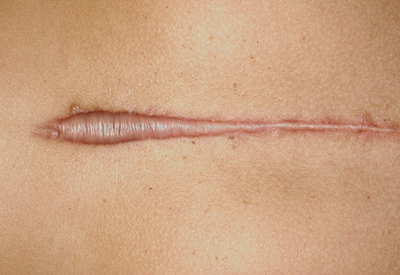
این اسکارها به دو دستهی کلی تقسیم میشوند:
- کلوئیدها: اسکارهای برجستهی ضخیم و نامنظمی هستند که از لبه های زخم اولیه فراتر می روند. این ضایعات اغلب در افراد با پوست تیره شایع ترند. کلوئیدها ممکن است سه ماه یا حتی چند سال پس از ترمیم اولیه به وجود بیایند.
- اسکارهای هیپرتروفیک: نوع دیگری از اسکارهای برجسته هستند که مانند کلوئیدها بر اثر رشد بیش از اندازه بافت ترمیمی ایجاد میشوند، تنها تفاوت آنها با کلوئیدها در این است که رشد این اسکارها محدود به لبه های ضایعهی اولیه باقی می مانند و معمولا کمتر از نیم سانتیمتر ارتفاع دارند. اسکارهای هیپرتروفیک میتوانند به تدریج مسطحتر شوند و بهبود نسبی پیدا کنند ولی این فرآیند ممکن است یک سال یا بیشتر طول بکشد.
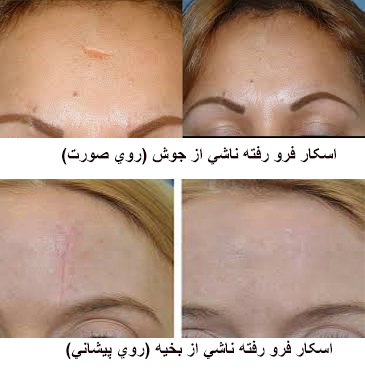
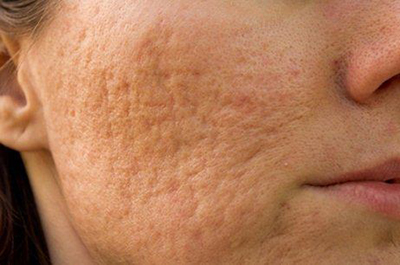
اسکارهای آتروفیک ( فرورفته): اسکارهای آتروفیک، فرو رفتگی هایی در سطح پوست هستند که به صورت سوراخ های متعدد کوچک یا گودی های منفرد و عمیق بر روی پوست ظاهر می شوند. این ضایعات معمولا بر اثر تخریب کلاژن به علت یک آسیب پوستی مانند آکنهی کیستیک، جراحی، تروما، یا بیماری هایی نظیر سالک و آبله مرغان ایجاد میشوند.
اسکارهای هم سطح: گاهی بهبود زخمها و آسیبهای پوستی منجر به بجا ماندن اثراتی میشود که به صورت اسکار فرورفته یا برجسته نیست، بلکه تنها به صورت تغییر رنگ و حالت پوست است. در این حالت، ممکن است پوست قسمت آسیب دیده پس از بهبودی کمرنگتر یا پررنگتر از پوست اطراف خود شود. این نوع اسکار، بیشتر در اثر آسیبهای التهابی پوست بوجود میآید، با این حال ممکن است جزو عوارض جانبی بعضی روشهای درمانی و زیبایی مانند کرایوتراپی، لایه برداری شیمیایی و غیره نیز باشد.
اسکارهای انقباضی: اسکارهایی هستند که معمولا در اثر سوختگی و یا آسیب قسمت وسیعی از پوست به وجود می آیند. در این ضایعات، لبههای پوست اطراف اسکار منقبض و جمع میشوند و در حقیقت اندازهی پوست منطقهی آسیب دیده کاهش می یابد. این کاهش سطح پوست، میتواند عضلات، مفاصل و تاندون ها را تحت فشار قرار دهد و دامنهی حرکتی عضو را محدود کند.
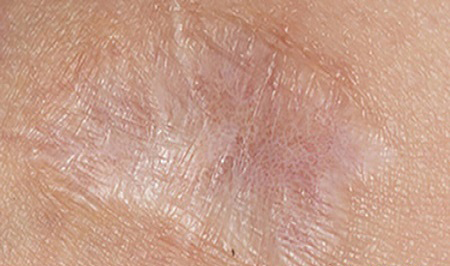
نوع دیگر تقسیم بندی اسکار:
از نظر سن اسکار (مدت زمان تشکیل آن) اسکارها به دو نوع قدیمی (بالغ) و تازه (نابالغ) تقسیم می شوند.
اسکارهای بالغ: به علت عدم وجود عروق خونی و سلولها، سفید و رنگ پریده هستند و دیگر رشد نمیکنند.
اسکارهای نابالغ: در حال رشد میباشند و رنگ قرمز یا ارغوانی اولیه را حفظ کرده اند. معمولا اسکارهای نابالغ، ظرف 6 الی 12 ماه بالغ می شوند.
آکنه چیست؟
آکنه یا جوش، یکی از مشکلات شایع پوستی است که بر اثر انسداد منافذ غدد چربی ساز پوست (غدد سباسه)، افزایش ترشح چربی پوست (سبوم) و تأثیر باکتریهایی به نام پروپیونی باکتریوم آکنه بوجود می آید. آکنه شامل طیفی از ضایعات پوستی است که بعضی از این ضایعات التهابی و بعضی دیگر غیر التهابی می باشند ضایعات غیر التهابی شیوع بیشتری دارند و شامل کومِدون های بسته (سرسفید) و کومِدون های باز (سرسیاه) هستند که در زیر توضیح داده می شوند. ضایعات التهابی نوع شدیدتر آکنه هستند و شامل پاپول ها و پوستول ها می شوند.

مراحل تشکیل آکنه:
کومدونهای سر سفید: تا هنگامی که تجمع سبوم در زیر سطح پوست باقی میماند به آنها کومدونهای سر سفید گفته میشود که به صورت نقاط سفید بسیار کوچک در سطح پوست ظاهر میشوند گاهی این ضایعات به قدری کوچک هستند که با چشم غیر مسلح قابل مشاهده نیستند.
کومدونهای سرسیاه: هنگامی که کومدونهای سفید به سطح پوست باز میشوند، سبوم که حاوی چربی و رنگدانهی پوست (ملانین) است توسط اکسیژن هوا اکسیده میشود و کومدونها، رنگی تیره و قهوهای رنگ به خود میگیرند. جوشهای سر سیاه میتوانند برای مدت طولانی در سطح پوست باقی بمانند.
پاپول: در برخی از موارد جدارهی جوش پاره شده و محتویات آن زیر پوست آزاد میشوند حرکت گلوبولهای سفید خون به محل ضایعه باعث ملتهب شدن آن و تشکیل پاپول میشود.
پوسچول: پس از چندین روز هنگامی که گلبولهای سفید به سطح پوست راه مییابند برجستگی سفید رنگ بزرگی در سطح پوست ظاهر میشود که حاوی چرک (گلبولهای سفید) است. این ضایعه که ملتهب و دردناک است پوسچول نامیده میشود.
ندولها و کیست: ندولها حاصل عفونت منتشر زیر جلدی هستند که در صورت افزایش حجم عفونت و واکنشهای التهابی تبدیل به کیست می شوند. کیستها مستعد به جای گذاشتن اسکار هستند.
علت ایجاد اسکار پوستی جوش های آکنه و باقی ماندن آن چیست؟
علل بروز جوش آکنه دلایل مختلفی دارد که تا کنون مورد بحث محققین و متخصصین در جامعه پزشکی بوده است. آکنه در تمامی دنیا وجود دارد و منحصر به نوجوانان نمی باشد. وقوع آن در بین آقایان در دوران بلوغ شایع تر است اما در خانم ها بعد از 20 سالگی شایع می باشد. وقتی که آقایان و خانم های بالغ مبتلا می شوند، اغلب با عواقب شدیدتری همراه خواهد بود.
درمان آکنه اغلب به صورت دوره درمانی محدود تجویز می شود، اما بعضی مواقع به صورت یک چالش درمانی حرفه ای پوستی در می آید به طوری که کنترل و درمان آن بسیار دشوار می گردد. این عارضه به عنوان شرایط غیر قابل تحمل و برگشت پذیر منجر به ایجاد اسکار در پوست می گردد. در موارد حاد آن و به دلایلی که هنوز مشخص نیست در 14% از خانم ها و 11% از آقایان ایجاد می شود. بررسی آکنه و درمان آن باید توسط متخصصین مربوطه انجام شود.
برای آکنه عواملی مانند موارد زیر شناسائی شده است:
نقص عملکرد سیستم هورمونی بدن: رژیم نامناسب غذائی (مانند مصرف بیش از حد شکر و قند، محصولات لبنی گاوی)
حساسیت و آلرژی های غذائی (مانند گلوتن موجود در نان و غلات، سویا و به محصولات لبنی)
مشکلات روده ای و دستگاه گوارش (مانند یبوست، نفخ و گاز در روده ها)
عفونت های مزمن: سموم محیطی (مانند فلزات سنگین سرب، مواد شییمیائی، شبه استروژن ها، حشره کش ها)
فقدان مواد معدنی و مغذی (مانند کمبود منیزیم، روی، ویتامین C)
ترشح بیش از حد غدد سباسه پوست (پوست چرب)
اسکار باقی مانده از آکنه ناشی از رشد بیش از حد باکتری ها است که در فولیکول پوست است که به دنبال مسدود شدن به علت چربی زیاد و به وسیله تغییر در فرآیند تولید کراتین (باقی مانده از سلول های پیر پوست) است که واکنش های التهابی را تحریک می کند. پاسخ شدید سیستم ایمنی، در بدترین وضعیت، منجر به ایجاد چرک در یک پاکت بسته و در نهایت تشکیل نودول یا کیست می شود که باعث می شود اسکار با درجات مختلف در پوست ایجاد شود.
اسکار زمانی اتفاق می افتد که پوست به طور طبیعی سعی دارد التیام پیدا کند. کلاژن های جدید ایجاد شده ترتیب و شکل خود را از دست داده و ضخامت آن ها تغییر می کند. از آنجائی که اپیدرم (لایه سطحی پوست) باید به لایه های زیرین پوست قلاب شده و متصل شود، این بر هم ریختگی کلاژنی باعث ایجاد اسکار می گردد. انواع اسکار ها بر حسب ظاهر ایجاد شده تحت عنوان آیس پیک، رولینگ و بوکسار شناخته می شوند.
از آنجائی که بسیاری از درمان های آکنه از بین بردن باکتری ها را هدف گیری می نماید، مسدود شدن حفرات در درجه دوم اهمیت قرار داده می شود که به نظر می رسد برای کنترل و متوقف کردن آن لازم است علل بالقوه و زمینه های بروز آن به خوبی مد نظر قرار داده شود. آکنه تنها در مورد پوست مطرح نیست.
چرا بعضی از آکنه ها شبیه به حفره آتشفشانی یا دندانه ای هستند؟
در بسیاری از اسکارهای شدید آکنه ، اسکار فرو کش کرده و شبیه به حفره می شود. اغلب دندانه ای شدن آن در صورتی اتفاق می افتد که لایه های عمیق تر پوست درگیر شده باشد. (شامل سلول های چربی زیر پوست و عضلات) که در زیر محل آکنه سلول ها صدمه دیده و از دست رفته باشد.
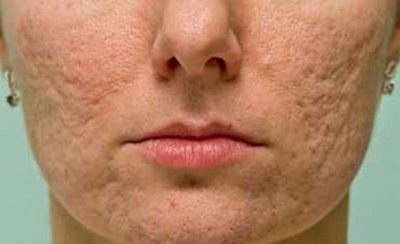
درمان های عادی اسکار آکنه تا کنون کدام بوده است؟
تغییر شکل صورت و صدمات روانی ناشی از اسکار آکنه به وضوح وجود دارد و اغلب در تمامی عمر همراه می باشد. تا این اواخر تصور می شد که درمان آن بسیار دشوار است و اقدامات گذشته بسیار غیر موثر بوده اند. این تصور شامل موارد اقدامات معاصر نیز می شود که دارای نتایج محدود هستند.
متاسفانه وسعت استرس های روانی ناشی از اسکار آکنه به طور جدی مورد اغماض قرار گرفته است و درک نادرستی از آن در جامعه پزشکی وجود دارد و برای سالیان متمادی باور جامعه پزشکی تنها محدود به تعداد اندکی از گزینه های موثر درمانی معطوف بوده است. اغلب به بیماران توصیه می شود که اسکارها را پذیرفته و با آن زندگی کنند.
در قسمت بعدی با درمان های موثر دیگر اسکار آشنا شوید.
اسکار باقی مانده از جوش آکنه چگونه درمان می شود؟
در طب بازسازی طبیعی سلولی که برای اسکار باقی مانده از جوش های آکنه و استرچ مارک کاربرد دارد از مکانیسم التیام طبیعی جراحت بهره گرفته می شود به نحوی که در طی درمان کلاژن جدید در پوست ساخته شده و الاستین جای گذاری می گردد (کلاژنسیس)، عروق کاپیلاری تشکیل شده (آنژیوژنسیس) و سلول های جدید پوستی ایجاد می گردد.
دو فرآیند بسیار مهم که ساخت کلاژن (کلاژنسیس) و رگ زائی (آنژیوژنسیس) نام دارد باعث پر شدن حفره های ناشی اسکارهای آتروفیه (سلول های از دست رفته بافت) شده و بافت جدید تشکیل می گردد. در این بین ایجاد عروق مویرگی (کاپیلاری) به میزان قابل ملاحظه ای گردش خون را بهبود می دهد که خون لازم را برای بافت جدید تامین می کند و در نهایت التیام پوست را حمایت می کند.
تا پیدایش پزشکی بازسازی سلولی هیچ روشی لایه برداری یا غیر لایه برداری پوست برای تحریک ساخت و ساز کلاژنی (کلاژنسیس) و آنژیوژنسیس ارائه نشده است. در واقع بسیاری از روش های لیزر فراکشنال که باور بر این است که نمی تواند نتایج مورد انتظار را ایجاد کند زیرا اشعه گرم لیزر باعث ذوب مویرگ ها و سایر اجزای بافتی می شود. این امر رشد مویرگ های جدید را که برای رشد و نمو بافتی الزامی می باشد، سرکوب می کند.
در صورتی که از پزشکی بازسازی سلولی به نحو صحیح استفاده شود و آماده سازی لازم بیمار انجام شده باشد نتایج بهینه و موفقیت آمیز خواهد بود. در سوابق به دست آمده میزان بهبود اسکارها 70% تا 80% بوده است. به این علت که فیبرهای کلاژنی و مویرگ های جدید برای بلوغ به زمان نیاز دارند در درمان به کار رفته بازسازی سلولی حداقل فواصل زمانی 6-8 هفته یا بیشتر در نظر گرفته می شود.
این درمان حداقل حالت تهاجمی را داشته، هیچ گونه لایه برداری از پوست انجام نمی شود و حصول نتایج مثبت واقعی است. زمان نقاهت بسیار کوتاه و امکان بازگشت به فعالیت های روزانه با سرعت امکان پذیر بوده و مراقبت چندانی بعد از انجام درمان نیاز نمی باشد و کلیه مکانیسم التیام توسط بدن بیمار راهبری می گردد.
توجه : لازم به ذکر است که باید ابتدا عفونت فعال جوش های آکنه درمان شود تا پوست آماده آغاز درمان بازسازی سلولی گردد.
پرسش و پاسخ
ثبت دیدگاه
پیام به صورت ناشناس ثبت گردد
پیام به صورت خصوصی ثبت گردد
منابع:
مقالات مرتبط
مجله داروکده یک مجله اینترنتی است که شما را در امر آشنایی، تهیه و مصرف صحیح محصولات سلامت محور یاری میرساند.
استفاده از مطالب مجله داروکده فقط برای مقاصد غیرتجاری و با ذکر منبع و درج لینک بلامانع است . کلیه حقوق این مجله به وب سایت داروکده تعلق دارد





































